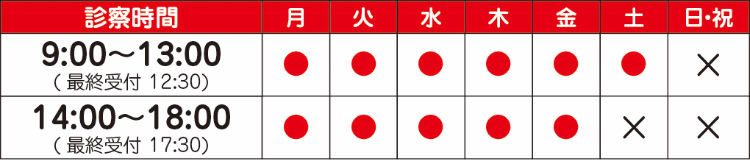
福岡、宗像の脳神経外科「おおしろ脳神経外科」頭痛・めまい・認知症(物忘れ)・生活習慣病
教えてドクター
医療に関して、患者さんからよく聞かれる質問や疑問をお答えしております。
是非ご参照ください。
是非ご参照ください。
高血圧の薬について
高血圧の薬は一度飲み始めると一生飲み続けないといけないの?
高血圧の薬は、長期の服用が望ましいといわれていますが、生活習慣の改善や薬以外の方法でも血圧が上がらないようにすることができれば、高血圧の薬を減量あるいは中止できる可能性もあります。自己判断で内服を中止したりはせず、必ず医師や看護師に相談するようにしましょう。
高血圧と言われたら
健診や人間ドッグで血圧が高いと言われました。今後どうしたらいいでしょうか?
まずは自宅で血圧を測るようにしましょう。高血圧は初期段階では目立った自覚症状がないため、多くの人が生活の中でも見過ごしている病気だと思います。ですが、血圧が極端に高くなった場合には、頭痛やめまい、耳鳴り、肩こりなどの症状を起こることがあります。健診や人間ドッグで血圧高値を指摘された際には速やかに医療機関を受診し、全身に様々な悪影響が及んでいないかを評価してもらうことが大切になります。
認知症への関わり方
身近な人の認知症への関わり方、そして寄り添い方は?
物忘れが増えてくると、「もしかしたら自分は認知症かも…」と不安に思う方がおられますが、認知症による物忘れは出来事や体験そのものを覚えていない状態が多々生じてきます。ご自身またはご家族で「何かおかしい」と思ったときに早期に対処することが記憶障害をきたす病気の早期発見につながったり、その後の認知症の発症を未然に防ぐことにつながったりします。当院では、穏やかに笑顔で暮らせる地域の環境づくりをお手伝いいたしますので、お気軽にご相談ください。
認知症の点滴治療薬
認知症の新しい点滴治療薬をご存じですか?
認知症はこれまで症状を緩和させる対症療法しかありませんでしたが、アルツハイマー病の原因とされる脳内に蓄積したアミロイドβを直接取り除く作用があり、点滴で投与する新しいタイプの薬「抗アミロイドβ抗体薬」が保険診療として治療を受けることができるようになりました。対象者や使用法などが厳格に規定されていますので、まずはご相談ください。
脳疲労対策について
デジタル認知症、スマホ認知症という言葉を聞いたことがありますか?
スマートフォンやパソコンなどのデジタル機器は便利で生活を豊かにしてくれますが、過度な使用によっては情報過多になりすぎて、脳疲労という今まではあまり注目されなかった病態が生じてきます。年齢や性別にはあまり関係なく発症し、脳が成長途中の若い世代に悪影響を与えやすいとも言われています。脳疲労は体の疲れとは違い、気づきにくいため、無理をし続けてしまい、「うつ病」など心理面でのトラブルへと発展するようになっていきます。
子どもの頭痛について
子どもの頭痛の特徴と治療法について教えてください。
子どもの頭痛も基本的には大人の分類と変わりなく、頭痛それ自体がひとつの病気である一次性頭痛(機能性頭痛)と、脳やその周辺に器質的な病変を伴い、症状のひとつとして表れる二次性頭痛(症候性頭痛)に分類されます。頭痛の頻度が多くて学校を休んだり、あるいは頭痛で寝込むなど日常生活に支障が出ることが増えてきた場合には、一度かかりつけ医や専門医に相談しましょう。
隠れ脳梗塞について
脳ドッグで「隠れ脳梗塞」と言われました。今後どう対応したらいいですか?
頭痛やめまいがあってMRI検査を受けた方で、症状がないのに細い動脈が詰まっていることがあり、思いがけず隠れ脳梗塞と診断される方がいらっしゃいます。隠れ脳梗塞があると、脳出血や脳梗塞などの脳卒中や認知症の発症リスクが高まってしまいますので、原因とされる生活習慣病を予防することが大切です。まずは脳ドックでご自分の脳の状態を知ることから始めていきましょう。
MRIで見つかる脳疾患
脳ドッグでは、隠れ脳梗塞以外にどんな病気が見つかるの?
脳ドックは、脳の断層画像を得るMRI検査と脳血管を立体的に描出するMRA検査をセットで行う検査となります。よく知られている脳梗塞や脳出血などの脳血管障害の診断だけでなく認知症のスクリーニングも行うことができます。脳ドックで危険因子が見つかった場合、生活習慣を見直すことで将来的な脳卒中のリスクを低減させることにつながります。一度も脳ドックを受けたことのない方は検査をおすすめします。
立ちくらみと失神
頭から血の気が引くような、気が遠くなるような経験はありませんか?
座った状態や寝た状態から急に立ち上がった際などに、一時的に眼前が暗くなったり、クラッとしてふらついたりすることはありませんか?血の気が引いたり気を失いそうになって、不安感を覚える方も多いかと思います。ほとんどの場合一時的な症状でおさまりますが、繰り返し起こる場合や頭痛や手足のしびれなどを伴う場合は早急な対応が必要となることがあります。危ない失神かどうかを見極める診察が重要なポイントです。