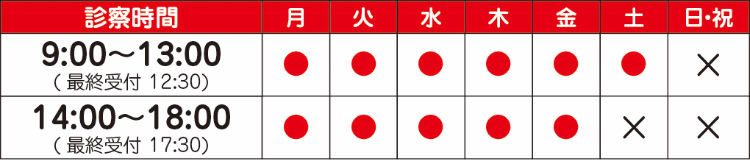
福岡、宗像の脳神経外科「おおしろ脳神経外科」頭痛・めまい・認知症(物忘れ)・生活習慣病
診療案内
頭痛
頭痛は強さが弱いものから強いものまで誰にでも経験のある症状だと思います。頭痛の多くは脳に明らかな異常がないのに起こる頭痛がほとんどです。しかし、頭痛は時として命に関わる病気の予兆として現れる場合があり、くも膜下出血や脳梗塞、脳出血などのこわい病気が潜んでいる場合もあります。まずは適切な検査を行い、頭痛の原因を突き止めるところから始めましょう。
慢性的な頭痛のお持ちの方は「いつもの頭痛だから」と自己判断はせず、お気軽に一度ご相談ください。
慢性的な頭痛のお持ちの方は「いつもの頭痛だから」と自己判断はせず、お気軽に一度ご相談ください。

片頭痛
片頭痛は20~40代の女性に多く、こめかみ部を中心にズキンズキンと脈打つような拍動性の痛みで、気分不良や吐気を感じたり、光や音の刺激で悪化したり、匂いに敏感になったりすることもあります。症状がひどい場合には仕事を休まないといけないほどで、暗くした部屋で静かに寝込んでいることがあります。
片頭痛で悩んでいる方は、一度当院へご相談してみてください。

めまい・ふらつき
めまいの原因としては、平衡感覚(バランス)をつかさどる内耳に問題があって起こる場合と血圧を含む循環器や内科的な要因によって起こるもの、そして脳梗塞や脳出血、脳腫瘍など脳疾患の症状として起こるタイプがあります。このうち、脳疾患の症状として起こるめまいの場合にはできるだけ早い受診が必要であり、放置していると重篤な後遺症を残したり、命にかかわってしまう可能性が出てきます。また、めまい・ふらつきの際には吐気や気分が悪くなることも多くでてきますので、気になる場合には早めにご相談ください。

認知症・物忘れ
脳は人間の活動を精密にコントロールしている司令塔です。それがうまく働かなければ、精神活動はもとより身体活動もスムーズにいかなくなります。「認知症」とは、いろんな原因で脳の細胞が死んでしまったり、働きが悪くなることで様々な障害が起こり、生活する上で支障が生じている状態を示します。「認知症」という言葉はひとつの病名を意味するのでなく、様々な原因・要因によって生活に支障をきたしている症状群(症候群)を意味します。
物忘れには「加齢」によるものと「認知症」が原因となるものがあります。前者は脳の生理的な老化が原因で起こり、その程度は一部の物忘れでありヒントがあれば思い出すことができます。また本人に自覚もあり、進行性ではなく日常生活にも支障をきたしません。他方、後者の「認知症による物忘れ」の場合には、脳の神経細胞の破壊や減少による起こり、物忘れは物事全体がすっぽりと抜け落ち、ヒントを与えても思い出すことができません。本人には自覚もないことが多く、進行性で日常生活に支障をきたしてきますので、同居しているご家族が“何かおかしい”と気付くことが多くなります。

頭部打撲・外傷
人間にとって大事な臓器である脳は硬い頭蓋骨に囲まれ、外からの強い衝撃(外力)から脳をしっかり守ってくれています。しかし、その衝撃(外力)の度合いによっては頭の皮膚や頭蓋骨、あるいは一番奥にある脳でさえもダメージを受けてしまうことがあります。皮膚だけのケガであれば皮下血種(たんこぶ)で済みますし、頭蓋骨まで衝撃が及べば頭蓋骨骨折を生じます。さらに、より強い衝撃であれば脳そのものにもダメージが生じる危険が出てくることになります。
多くの人は頭をぶつけた時「脳に出血したら大変なことになる」と考えてしまうことがあると思います。しかし、頭を打った後「どうなったら危険なのか?」あるいは「どんな風に頭をぶつけたら危ないのか?」そこまで詳しく知っている人は少ないはずです。打撲時、その場で意識がなかったら「すぐに救急車を呼ばなければ・・・」と思うのは当然です。しかし、意識があれば「大したことがないのか?」それとも「病院に行って検査まで受けなくていいのか?」を判断することは、なかなか簡単なことではありません。実際に、頭をぶつけた時は問題がなくても、その後に脳の症状を出してくることが時にあることが怖いところです。
頭を打った際にチェックすること
チェック1
最初から意識がおかしい、あるいは頭痛・吐き気・嘔吐・けいれんがある場合には、脳の中で何か異常が起こっているサインになりますので、直ぐに医療機関を受診する、あるいは救急車を呼ぶことが必要です。
チェック2
他方、頭をぶつけた時は問題がなくても、しばらくして下に示すような症状やサインが出てきたら、医療機関を受診することをおすすめします。
□打撲の衝撃(外力)が強かったと思われた時
□ケガの前後の記憶がはっきりしない時
□あとから頭痛や吐き気が強くなる時
□手足に力が入らず、フラフラしてうまく歩けない時
□会話の受け答えや言うことがおかしい時
□頭や目がボーッとして目の焦点が合わない時
□いつもより元気がなく機嫌が悪い時
□ケガの前後の記憶がはっきりしない時
□あとから頭痛や吐き気が強くなる時
□手足に力が入らず、フラフラしてうまく歩けない時
□会話の受け答えや言うことがおかしい時
□頭や目がボーッとして目の焦点が合わない時
□いつもより元気がなく機嫌が悪い時
※上記のような症状があれば、一度は脳の専門医を受診あるいは相談することをおすすめします。
※お子さんや高齢の方では、本人が症状をうまく伝えられないことがありますので、ご家族から見てて普段に比べたらやはり様子がおかしいと感じる場合には医療機関を受診することをご検討ください。
※このように頭を打ったあとは幾つかの危険が潜んでいることがあります。特に高齢者の場合には、受傷後1~2ヵ月経って「慢性硬膜下血腫」という手術を必要とする病気が生じてきますので、ぜひ注意してください。
※お子さんや高齢の方では、本人が症状をうまく伝えられないことがありますので、ご家族から見てて普段に比べたらやはり様子がおかしいと感じる場合には医療機関を受診することをご検討ください。
※このように頭を打ったあとは幾つかの危険が潜んでいることがあります。特に高齢者の場合には、受傷後1~2ヵ月経って「慢性硬膜下血腫」という手術を必要とする病気が生じてきますので、ぜひ注意してください。
脳卒中
人間の身体は血液によって養われています。血液は血管の中を流れることで身体の隅々まで血液を届けてくれます。ですから血管というものは非常に大事な組織なのですが、この血管は加齢に伴い、あるいは不適切な生活習慣を続けていることにより、破れやすくなったり狭くなったりします。それが脳を養う大事な血管に起こると“脳卒中”という病気を起こすことになります。その場合、脳の血管が詰まるタイプを「脳梗塞」、脳の血管が破れる・切れる病気を「脳出血」、また脳の血管に動脈瘤という風船状のふくらみができ、それが突然破れる「くも膜下出血」が有名です。血管が詰まった時も破れた場合にも、その部分の脳細胞には十分な血液が届かなくなり、いろんな神経症状を出してしまいます。

注意すべき症状
□身体の片側(手足・顔)に力が入らない、動かない
□身体の片側(手足・顔)がしびれて、感覚がにぶい
□呂律が回らない、言葉がうまく伝えられない
□まっすぐ歩けない、あるいはめまい・ふらふらする
□片側の目が見えづらい、物がダブって(二重)に見える
□経験したことがない頭痛、あるいはだんだん強くなる頭痛
□動くと吐き気や気分不良が生じ嘔吐する
□身体の片側(手足・顔)がしびれて、感覚がにぶい
□呂律が回らない、言葉がうまく伝えられない
□まっすぐ歩けない、あるいはめまい・ふらふらする
□片側の目が見えづらい、物がダブって(二重)に見える
□経験したことがない頭痛、あるいはだんだん強くなる頭痛
□動くと吐き気や気分不良が生じ嘔吐する
脳卒中という病気は、ある日突然、急に症状を出すことが多いのですが、中には大きな発作が起こる数日~数週間前に、一時的な軽い発作が“前ぶれ(予兆)”として起こることがあります。
発作の前触れを見逃さないで
ある日急に手足に力が入らない、手足がしびれる、物が二重に見える、言葉がでないなど脳梗塞の症状が現れた後、通常5~15分、あるいは30分以内に症状が消えてしまうことがあります。これは「一過性脳虚血発作」と呼ばれ、小さな血栓が脳血管に一時的に詰まりますが、血栓がすぐに溶けることで症状が消えるものです。しかし「一過性脳虚血発作」は大きな脳梗塞の前ぶれ(警告)とも考えられており、そのあと3か月以内に10~20%が脳梗塞を起こし、その半数は48時間(2日)以内に大きな脳梗塞を発症するとも言われています。ですから一時的な症状でも安易に考えず、命に関わる脳卒中の危険サインであることを認識し、なるべく早く脳の専門医を受診することが大切です。
脳卒中のタイプ・分類
脳卒中は主に「脳梗塞」「脳出血」「くも膜下出血」の3種類に分けられますが、脳の血管に動脈硬化が生じてくると「脳卒中」という病気が起きやすくなります。脳卒中では傷害された箇所や領域の働きは失われてしまうので、どうしても後遺症がその後の問題となってきます。頭部CTやMRI検査を行うことで診断は可能であり、専門医による迅速な対応によっては後遺症を減らすこともできます。しかし、その大半は社会復帰を見据えたリハビリテーションが必要になってくることが脳卒中の特徴とも言えます。
脳梗塞
脳梗塞は脳の血管が詰まったり、狭まることにより血液の流れが悪くなることで起きる病気です。脳梗塞を起こしてしまう原因は主に2つのことが考えられています。ひとつは動脈硬化の発症によって血管が徐々に狭くなり、そのうち完全に詰まりを起こしてしまう脳血栓症です。詰まる場所により疾患が異なり、首や脳の比較的太い動脈で詰まる場合はアテローム血栓性脳梗塞と言い、脳の細い血管で詰まる場合にはラクナ梗塞に分類することができます。もうひとつは、心臓(不整脈など)で生じた血の塊り(血栓)が脳まで流れ、脳の血管を塞いでしまう脳塞栓症です。これらの病気以外にも、脳梗塞の前触れとして起きる一過性脳虚血発作(一時的に脳の血管が詰まるが、すぐに血流が再開する)もあります。夏に脱水で発症しやすい脳梗塞では水分摂取が重要ですが、心臓から血栓が飛ぶ脳塞栓症では心不全を合併していることがあり、多量の水分摂取は心臓に負担をかけるため控えることも必要なことがあります。
脳出血
「脳出血」は脳の中の細かい血管が突発的に破れて出血してしまう疾患です。これは高血圧による血管壁へのダメージから血管に動脈硬化が生じるようになり、そのことで脆くなってしまっている脳血管に対し、さらに慢性的に強い圧力(高血圧の持続)がかかり続けることで、血管が破れてしまい脳の中で出血を起こしてくる状態を言います。特に血圧の上昇する冬に多く、環境で血圧が変動する方は注意が必要です。脳から出血した血腫(血の塊り)が大きくなると、脳の内部の圧力(脳圧)が高くなったり、血腫が周囲の正常な脳細胞を圧迫したりします。こうしたことが脳細胞のダメージをさらに増悪させ、麻痺や言語障害などの後遺症を招くことにつながる危険性があります。出血の状況(大きさ・場所)によっては当初から意識障害や命にかかわる状況をきたすこともあります。
くも膜下出血
くも膜下出血は未だに怖い致死的な病気です。脳の太い血管はくも膜の下を通りますが、この血管に動脈瘤(こぶ)が発生すると、することがあります。そして破裂により出血した血液は、くも膜と脳のすき間(くも膜下腔)に一気に広がるようになります。これがくも膜下出血です。破裂を起こさせる動脈瘤は、先天的な血管異常や高血圧が原因で生じやすいと言われています。この動脈瘤は一度出血してしまうと、短時間のうちに再出血する可能性が高いため、専門的な治療(開頭術、血管内手術)が必要となります。何の前触れもなく、激しい頭痛、吐き気、嘔吐が起き、そのまま意識を失うといった症状がよく見られます。
なお、出血が少なければ意識が回復することもありますが、出血量が多い場合には重篤な後遺症が残る可能性や死に至る危険性も十分にあります。くも膜下出血の診断はCTを用いることが多いですが、出血量は少ない場合にはMRI検査が必要になります。また、くも膜下出血では特殊な脳血管造影検査が欠かせない検査でもあります。こちらも脳出血と同じく、特に血圧の上昇する冬場に多い傾向があり、寒暖差が生じやすい環境(お風呂など)での血圧変動には注意が必要となります。
なお、出血が少なければ意識が回復することもありますが、出血量が多い場合には重篤な後遺症が残る可能性や死に至る危険性も十分にあります。くも膜下出血の診断はCTを用いることが多いですが、出血量は少ない場合にはMRI検査が必要になります。また、くも膜下出血では特殊な脳血管造影検査が欠かせない検査でもあります。こちらも脳出血と同じく、特に血圧の上昇する冬場に多い傾向があり、寒暖差が生じやすい環境(お風呂など)での血圧変動には注意が必要となります。
未破裂脳動脈瘤(動脈のコブ)
脳の動脈がコブ状に膨らんだものを脳動脈瘤(のうどうみゃくりゅう)といいます。「瘤」はコブのことを言いますが、このコブはふつう脳の血管の枝分かれの部分にでき、血流に押される形で風船状に膨らんで大きくなります。未破裂脳動脈瘤はこの脳動脈にできた「コブ」が破れていない状態のものをいいます。もしコブ(脳動脈瘤)が破裂するとくも膜下出血という病気を起こしますが、一端くも膜下出血が起こってしまうと、医療が進歩した現在でも約半数の方に生命の危険がおよぶ状態になってしまいます。ですから、脳の専門医らは念のためにMRI検査を受け、たまたま未破裂脳動脈瘤が発見された場合は、どうした方が一番いいのかを常に考えています。
これまでの研究では、全人口の3~5%に未破裂脳動脈瘤が存在していると推測されています。つまり20〜30人に1人の割合で脳動脈にコブ(瘤)ができていることになります。しかし、あなたの周りの人で「くも膜下出血」になったという方は、「がん」や「心筋梗塞」になった方に比べて、恐らく少ないのではないでしょうか?実際にコブ(脳動脈瘤)が破裂して、くも膜下出血を起こす割合・確立は、そこまで高くないのです。わが国の未破裂脳動脈瘤の調査(UCAS Japan)でも、コブ(脳動脈瘤)の破裂率は1年間につき0.95%という結果ですので、未破裂脳動脈瘤の破裂率は一般的に低いのです。ですから未破裂脳動脈瘤が見つかったとしても、すぐに手術をしなければならないということではありません。実は未破裂脳動脈瘤のコブは、動脈瘤ができている場所や大きさ、その形で“破けやすさ”が推測できます。ですから、脳の専門医は“このコブ(脳動脈瘤)は破けやすいタイプなのか?をまず考えますので、すべての未破裂脳動脈瘤の方がすぐに治療しなければならないというわけではありません。
もし、治療をせずに経過を観察することになった場合には、コブ(脳動脈瘤)が大きくなる危険因子と言われる“高血圧、喫煙、多量の飲酒”から患者さんを遠ざけることが大切となります。特に血圧のコントロールは最重要ですので、家庭で血圧を測定することを習慣化することをすすめています。それから半年~1年に1度はMRI検査を繰り返し行って、コブ(脳動脈瘤)の大きさや形が変化しないかをチェックすることをすすめています。車の定期点検と同じように、6ヵ月後あるいは1年後にMRI検査を受けることも患者さんにとっては大切な予防策につながります。
てんかん・けいれん
「てんかん」とは、種々の原因により脳の神経細胞が発作的に異常興奮する病気で、その影響で手足をガクガクさせたり、手足を突っ張らせ体を硬くする“けいれん発作”を呈する疾患です。てんかんの原因は様々ですが、MRIなどの画像検査で脳病変が見つからない「特発性てんかん」と、一部の脳に何らかの損傷や傷害が生じたことで起こる「症候性てんかん」に分けられます。さらに、神経細胞の発作性興奮が起った場所や電気的な興奮の広がり方によって「部分てんかん」と「全般てんかん」に分けられます。また、てんかん発作を起こしている最中は電気的な異常波が脳波に現れることがあり、てんかんの診断では脳波検査がよく用いられています。
「てんかん」と「けいれん」の違い
「けいれん」とは、自分の意志とは無関係に、勝手に筋肉が強く収縮する状態のことで、てんかん発作以外にも、発熱、感染症、電解質異常、薬物あるいは頭蓋内病変(腫瘍、外傷、低酸素脳症など)などによって引き起こされる症状の一つです。このように「けいれん」と「てんかん」は起こる原因・要因が異なるため、基本的には治療法も違ってきます。さきほども述べましたが「てんかん」は大脳が原因で起こりますが、脊髄や末梢神経が刺激・興奮することで起こるけいれんもあります。つまり、「けいれん発作」という時は発作性の運動症状を意味しますが、「てんかん発作」は脳の神経細胞の過剰な興奮によって引き起こされた脳疾患の病名を表しています。よく知られている「熱性けいれん」という病気は、小児が高熱を出したときに起こすけいれんですが、「てんかん発作」の中にも発熱がきっかけにけいれんを起こすこともあり、判断がつきにくい場合もあります。
その他の代表的なけいれん・けいれん発作
・目のまわり、口もと、頬がピクピク動く:片側顔面けいれん
・顔のさまざまな筋肉がときどきピクッと動く:チック
・こむら返り・テタニー(過換気症候群)など
・顔のさまざまな筋肉がときどきピクッと動く:チック
・こむら返り・テタニー(過換気症候群)など
てんかんの年代別発症率
てんかんは人口100人のうち0.5〜1人(0.5〜1%)にみられる発作性かつ反復性の脳疾患です。発病する年齢は3歳以下が最も多く、成人になると発病者は減ります。しかし、60歳を超えてくると脳血管障害などを原因とするてんかんの発病が増加してきます。小児てんかんの患者さんの一部は成人になる前に治ることがありますが、通常は治療を継続することが多いことから、てんかんという病気は乳幼児期から老年期まで幅広くみられる疾患ということになります。
てんかんの原因
てんかんが発病する原因は様々ですが、その原因により「特発性てんかん」と「症候性てんかん」に分けられます。「特発性てんかん」はMRIなどの画像検査をしても明らかな異常病変が見つからず原因不明とされるてんかんで、生まれた時からてんかんになりやすい傾向を持っていると考えられています。てんかんの多くは遺伝しないと考えられていますが、特発性てんかんの一部には、「てんかんになりやすい傾向」が遺伝する可能性も指摘されています。しかし、現在でも不明な点が多く、今後の研究が待たれます。他方、「症候性てんかん」は脳に何らかの障害が起きたり、脳の一部に傷がついたことで起こるてんかんです。たとえば、出生時に脳に傷がついたり、低酸素、脳炎、髄膜炎、脳出血、脳梗塞、脳外傷あるいはアルツハイマー病など、ある疾病が原因で脳の一部が損傷・傷害を受けた場合に生じる続発性(二次性)てんかんを表します。
てんかん発作が生じやすくなる状況あるいは誘因
□睡眠不足、覚醒や睡眠リズムの乱れ
□体温上昇(高熱とは限らない)
□精神生活上の問題、過度なストレス
□身体的な疲労、急激かつ不得意な運動
□飲食物や嗜好品の偏り
□抗てんかん薬の急激な変更や中断
□飲酒(深酒)
□向精神薬や抗うつ剤の急な中断
□体温上昇(高熱とは限らない)
□精神生活上の問題、過度なストレス
□身体的な疲労、急激かつ不得意な運動
□飲食物や嗜好品の偏り
□抗てんかん薬の急激な変更や中断
□飲酒(深酒)
□向精神薬や抗うつ剤の急な中断
てんかん発作の分類
てんかん発作は、過剰な電気的興奮が起こった場所・部位や電気的な興奮の広がり方によって大きく部分発作と全般発作に分けられます。
部分発作
過剰な電気的興奮が脳の一部あるいは限局性に起こる発作です。意識がはっきりしている単純部分発作と、意識障害を伴う複雑部分発作に分けられます。なお、部分発作の中には、限定された部位の過剰な興奮が大脳全体に広がるものもあり、部分発作に続いて全般発作へ移行するものがあります。発作の始まり方から部分発作に含まれますが、次の段階で電気的興奮が全体に広がっていくことから、「二次性全般化発作」と呼ばれます。
単純部分発作
患者さん本人は意識があるため、発作の始まりから終わりまで、症状をすべて覚えています。過剰な電気的興奮を起こす部位によって、運動機能の障害(手足や顔がつっぱる、ねじれる、ガクガクとけいれんする、体全体が片方に引かれる、回転する等)、視覚や聴覚の異常(輝く点や光が見える、ピカピカする、音が響く、耳が聞こえにくい、カンカンと音が聞こえる等)、自律神経の異常(頭痛や吐き気を催す等)など多彩な症状がみられます。
複雑部分発作
意識が徐々に遠のいていき、周囲の状況がわからなくなるような意識障害がみられる発作で、患者さん本人は発作を認識しておらず、覚えていない状態です。しかし、意識障害中に倒れることは少なく、 たとえば急に動作を止め、顔をボーっとさせるといった発作(意識減損発作)や、辺りをフラフラと歩きまわったり、手をたたく、口をモグモグさせるといった無意味な動作を繰り返す(自動症)などの症状が特徴的で、高齢者の症候性てんかんで多く見受けられます。
二次性全般化発作
単純あるいは複雑部分発作の症状から始まり、ほとんどの場合は意識がない強直間代発作に進展します。発作が始まる前に「前兆」がみられることが多く、全般化してしまった後は意識が消失します。
全般発作
大脳の両側にまたがる広い範囲で過剰な興奮が起こる発作タイプで、発作時にはほとんどの患者さんの意識はありません。
強直間代発作
突然発症して“強直発作”と“間代発作”を起こします。発作後は、自然睡眠(終末睡眠)と呼ばれる30分〜1時間くらいの“眠り”に移行することが多く、また発作直後は“もうろう状態”にもなりやすいので、物にぶつかったり、熱い物に触ってやけどをするなど、偶発する事故も少なくないので注意が必要です。
■強直(きょうちょく)発作
突然意識を失い、口を固く食いしばり、呼吸が止まったり、手足を伸ばした格好で全身が硬く突っ張る状態になります。数秒〜数十秒間持続し、強直したまま激しく倒れ、けがをすることもあります。
■間代(かんたい)発作
膝などを折り曲げる格好をとり、手足をガクガクと一定のリズムで曲げたり伸ばしたりするけいれんが起こります。一般には数十秒で終わりますが、時に1分以上も続くこともあります。
脱力発作
全身の筋肉の緊張が低下・消失するために、くずれるように倒れてしまう発作です。発作の持続時間は数秒以内と短く、発作と気づかれにくいこともあります。
欠神(けっしん)発作
数十秒間にわたり意識がなくなる発作ですが、けいれんを起こしたり、倒れたりはしません。話をしたり、何かをしているときに、突然意識がなくなるので、急に話が途切れたり動作が止まったりします。周囲の人からはてんかん発作であることに気付かれないこともあります。学童期や就学前に症状が現れることが多く、女児に多い発作です。
ミオクロニー発作
全身あるいは手足など、どこか一部分の筋肉が一瞬ピクッと収縮する発作です。瞬間的な症状のため自覚することが少ない発作ですが、連続して数回起こることもあります。また、転倒したり、持っている物を投げ飛ばしてしまうほど症状が強いこともあります。光によって誘発されることもあり、寝起きや寝入りに起こりやすい傾向があります。
てんかん重積状態とは?
発作がある程度の長さ以上続く状態、または短い発作の場合でも繰り返し起こってしまうため、その間は患者さんの意識がない状態で推移しています。てんかん重積では生命に危険がおよぶ可能性がありますので、5〜10分以上けいれん発作が続く場合には“てんかん重積”と判断し、早めに治療を開始することがすすめられています。
てんかんの治療
「てんかん」では主に“抗てんかん薬”による内科的な治療を行います。抗てんかん薬は大脳の過剰な電気的興奮を抑える働きをもっており、発作を起こす可能性のある間は続けて飲むことが大切です。現在、日本には多くの抗てんかん薬がありますが、てんかんの発作型により“最も効果的な薬剤”が決まっていますので、何よりも担当医はてんかんの発作型を的確に判断し、患者さんの年齢や性別、体重、合併症の有無や服用中の薬との飲み合わせなども考慮し、その人に最も合った抗てんかん薬を選んでいきます。
抗てんかん薬の主な副作用
抗てんかん薬の多くは脳全体の働きを抑える作用があり、飲む量が増えると眠気やふらつきなどの副作用を起こしやすいことが知られています。また、飲みはじめの早い時期にみられる副作用として発疹などのアレルギー反応、長期間の服用では、肝機能の低下、白血球減少、脱毛などがあります。また、抗てんかん薬によって体重増加、食欲低下、体重減少、発汗低下、歯肉増殖などの副作用が出ることもあります。ただし、副作用の起こり方は患者さんによって違いますので、同じ薬を飲んでいても、同じように副作用が起こるとは限りません。
一般に薬を初めて飲むときには、副作用を避けるために少ない量から始め、薬の効果や副作用を確認しながら徐々に増やしていく方法がとられます。また、定期的な血中濃度測定や血液検査などをチェックして採血に現れる副作用を避けるようにします。そのほかに、妊娠可能な女性の場合は、抗てんかん薬が胎児に影響する危険性があるので、妊娠の予定などがある場合には前もって担当医に相談することが大切です。
一般に薬を初めて飲むときには、副作用を避けるために少ない量から始め、薬の効果や副作用を確認しながら徐々に増やしていく方法がとられます。また、定期的な血中濃度測定や血液検査などをチェックして採血に現れる副作用を避けるようにします。そのほかに、妊娠可能な女性の場合は、抗てんかん薬が胎児に影響する危険性があるので、妊娠の予定などがある場合には前もって担当医に相談することが大切です。
抗てんかん薬を飲むときの注意点
- 勝手に他人の薬を飲まないこと
てんかん発作のタイプ(発作型)によって使用する抗てんかん薬(効果を発揮する働き:作用機序)の種類や量が異なります。どんな薬にも共通しますが、すべてのてんかん患者さんで同じ抗てんかん剤がすべて効果的とは限りません。すなわち、同じてんかん発作でもAさんに効いた薬がBさんにも効くとは限りません。Bさんのくすりがないからと言ってAさんのくすりをもらって飲むことはできないのです。
- 副作用に注意
抗てんかん薬は長期にわたって飲むことが多いため、副作用の少ない薬が望まれます。さきほども示しましたが眠気やふらつきの副作用を避けるため、抗てんかん薬を飲み始めるときには少量から始めて徐々に量を増やしていくことがあります。また、有害な副作用をいち早く発見するには、患者さん自身が飲んでいる抗てんかん剤の主な副作用についてもよく理解・認識していることは大切です。
- 薬の飲み合わせに注意
抗てんかん薬以外に何種類かの薬を飲んでいるときは、それぞれの薬がお互いに影響しあって、薬の吸収(主に腸から血液の中に入っていくこと)や代謝(体内の化学的な反応により薬が分解されていくこと)に影響が現れることがあります(「薬物相互作用」と呼びます)。薬物相互作用のため、薬の効果が弱くなったり、強くなりすぎたりすることがありますので、抗てんかん薬以外に何か違う薬剤を飲んでいる患者さんは担当医や薬剤師にご相談してください。
「服薬コンプライアンス」とは?
しばらく発作が止まっていたり、あるいは副作用を心配するあまり、患者さん自身やご家族の判断で薬を飲まなかったり、回数を減らしたりすることで、てんかんの症状を悪化させてしまうことが知られています。患者さんが医師の処方どおりに服薬することを「コンプライアンス(服薬遵守)が良好である」といいます。最近では、単に処方で定められたように薬を服用するコンプライアンスよりも、患者さん自身が十分納得して治療のために積極的に薬を服用する「アドヒアランス」という言葉が使用され、治療が医師からの一方的なものではなく、患者さんと協力して行われるという考え方が定着しつつあります。抗てんかん薬は納得したうえで指示されたとおりに飲み、副作用が心配なときは早めに担当医や薬剤師に相談することが大切です。
顔のピクつき・痛み・ゆがみ
顔半分にぴくつき・痛み・ゆがみが生じてくると、見た目や会話の時あるいは食事の際に不快・不便を感じるようになり、どうしても人前を避けたくなります。このような症状は、脳腫瘍や脳卒中などの初期症状として現れることもありますので、早めに専門医受診をおすすめしています。
考えられる疾患
顔面けいれん(まぶたのピクつき)
自分の意志とは関係なく、片側のまぶた(瞼)周囲の筋肉がピクピクけいれんする病気です。年齢とともに動脈硬化が進行し、脳の血管の屈曲・蛇行が強くなり、頭の中にある顔面神経という運動神経に血管が触れるようになり、その刺激で顔面筋がけいれんする病気です。稀に脳腫瘍でも顔面けいれんが起こってきますので注意が必要です。
三叉神経痛(顔の痛み)
顔面の感覚を司っている三叉神経が脳の血管や腫瘍で刺激を受け、片側の顔に電気が走るような突発的な痛みを起こしてきます。特に食事や洗面などをきっかけに、頬部を中心に激しい発作性の痛みを生じる病気です。硬めのご飯を避け、軟らかいご飯を好んで食べるようになります。
顔面神経麻痺=ベル麻痺(顔のゆがみ)
顔の表情は顔面神経によってコントロールされていますが、ヘルペスなどのウィルス感染症(感冒様症状)や血行障害によって顔面神経の働きが悪くなり、片側の顔面筋の動きが障害され、“瞼が閉じない・口がゆがむ・頬っぺたが垂れ下がる”などの症状が起きる病気です。朝、鏡を見たときに“顔がゆがんでいる”ことびっくりし気付くことが多いです。
顔面の帯状疱疹(顔の痛み・水疱)
帯状疱疹ウィルスが三叉神経に炎症を起こし、顔の一部(額・頬・下顎・外耳)に最初はズキッとする瞬間的な痛み・ピリピリ感を起こし、その後に赤みのある水疱を生じてくる病気です。額の帯状疱疹は目の表面にも炎症を起こすので視力低下には注意が必要です。
ハント症候群(顔の痛み・水疱・ゆがみ)
最初は顔の帯状疱疹による痛みと水疱が生じるのですが、その後に顔のゆがみ(顔面神経麻痺)や難聴・めまい・味覚異常を起こしてくるウィルス感染症です。
手足のしびれ
手や足にしびれを感じるようになった時、「もしかしたら脳の病気になったのでは?」と心配される方が大勢いらっしゃいます。もちろん、脳の病気(脳卒中や脳腫瘍)で手や足にしびれが生じることはありますが、実際には脊椎(背骨)や末梢神経あるいは内科的疾患でもしびれが起こることがあります。日本語で「しびれ」と表現する場合、いろいろな感覚の異常を含んでいることがあります。しびれと言うと正座をした後の足のしびれを思い浮かべる方が多いと思います。正座の後は足を触ってもしばらく触られている感覚がありませんが、しばらくすると足はジンジン、痛いような何とも言えない異常な感覚に変わります。その感覚が薄れてくるとやっと足の感覚は戻ってきます。このように「しびれ」と表現する際は感覚のなくなってしまった感じから、我慢できないようなジンジン感・ビリビリ感を含めて我々はしびれと呼んでいます。
また、しびれを感じる場所も色々あります。両手がしびれる時、両手両足ともしびれる時、また片側の手と足がしびれる場合、あるいは片側の手だけ、あるいは片側の足だけしびれることもあるのです。つまり、しびれという症状は感じ方も様々であり、しかも感じる場所も全身いろんな所で感じる症状なのです。その分、しびれの原因・要因も脳や脊髄、末梢神経あるいは全身の内科的疾患など、頭の中から手や足先まで広範囲に及んでいるのが特徴です。

脳に原因のあるしびれ
この場合には体の右半身あるいは左半身のどちらかにしびれが起こることがほとんどであり、多くの場合は感覚が鈍くなったような感じです。同時に手足が思うように動かなくなる運動麻痺を伴っていることも多いのですが、病変が小さい時には感覚の異常だけが現れることもあります。脳腫瘍に伴うしびれの場合には、いつとはなしにしびれを感じるようになりますが、脳梗塞や脳出血など脳卒中の場合には、ある日急にしびれを感じるようになることが特徴です。
脊髄・脊椎からくるしびれ
一般に脊髄そのものの病気が原因となることは少なく、実際には脊椎(背骨)の骨変形が要因となり、脊髄から出てくる神経を刺激してしびれをきたすことが多くなります。脊椎からくるしびれも急に起こることは少なく、骨の変形が緩徐に増悪することが要因となりますので、持続性で緩徐に増悪するしびれが特徴と言えます。頸椎が原因であれば、両手あるいは片手にしびれや脱力感が生じますが、長期にわたり脊髄の圧迫が続く場合には歩きにくさや足がガクガクするような下肢症状を伴うこともでてきます。
また腰椎が原因であれば両足か片側の足にしびれや痛み・脱力をきたしますし、腰部脊柱管狭窄症という病気ではしばらく歩くと両足が段々と痛くなって歩けなくなる、間歇性跛行という症状が特徴です。
また腰椎が原因であれば両足か片側の足にしびれや痛み・脱力をきたしますし、腰部脊柱管狭窄症という病気ではしばらく歩くと両足が段々と痛くなって歩けなくなる、間歇性跛行という症状が特徴です。
末梢神経からくるしびれ
脊髄から枝分かれした末梢神経は、手や足の先に行くにつれて少しずつ枝分かれしながら細くなり、身体のすみずみに分布しています。末梢神経の障害はこの経路のどこか途中で骨や靭帯によって圧迫を受けたり、あるいは神経自体の働きが悪くなりしびれとして症状を出すことになります。神経が圧迫される病気も色々ありますが、手首にある正中神経が靭帯で圧迫を受ける手根管症候群が有名です。これは手首をよく動かす中年女性が、明け方にジンジンと焼けつくような強いしびれが特徴的です。
また糖尿病の方では末梢神経を栄養している小血管に血液が流れにくくなり、指先や足先がジンジンするようなしびれを感じ、悪化すると痛みのように感じる特徴があります。糖尿病の治療をきちんと行なっていれば、そう簡単にしびれが広がってゆくようなことはありませんが、糖尿病による末梢神経の障害は目や腎臓の障害と並ぶ糖尿病の三大合併症ですので、糖尿病の方はくれぐれもご注意ください。
また糖尿病の方では末梢神経を栄養している小血管に血液が流れにくくなり、指先や足先がジンジンするようなしびれを感じ、悪化すると痛みのように感じる特徴があります。糖尿病の治療をきちんと行なっていれば、そう簡単にしびれが広がってゆくようなことはありませんが、糖尿病による末梢神経の障害は目や腎臓の障害と並ぶ糖尿病の三大合併症ですので、糖尿病の方はくれぐれもご注意ください。
手足のふるえ
手や足、その他、頭あるいは体の一部が自分の意思とは関係なく勝手に震える症状のことを振戦(しんせん)と言います。皆さんの中には、知人や家族から「パーキンソン病では?」と心配され、病院受診を勧められた方もおられるかもしれません。震え自体は命に関わる症状ではなく、加齢による自然な現象の場合もあれば、特定の病気で起こることもあります。どのような状態(姿勢や動き)で震えが起こるのか、また震えの速さなどにも様々な種類があり、背景にある病態も異なります。
健康な人でも緊張や寒さなどで一時的に震えることがありますが、字がうまく書けない、お箸が使いづらい、コップがうまく使えないなど、日常生活にも支障や影響がある場合は、ご相談ください。
特に、震え以外の身体症状(筋肉のこわばり、動きが鈍くなり、歩きにくさなど)を伴う場合には、治療すべき病気(パーキンソン病など)が隠れていることがありますので、脳の専門医に相談しましょう。
特に、震え以外の身体症状(筋肉のこわばり、動きが鈍くなり、歩きにくさなど)を伴う場合には、治療すべき病気(パーキンソン病など)が隠れていることがありますので、脳の専門医に相談しましょう。

ふるえの種類
震えには、大きく分けて「じっとしている時の震え(安静時振戦)」と「動作中に関係する震え(動作時振戦)」の2つのタイプがあります。これらの震えは、そのタイプによって隠れている病気や病態が異なることになります。さらに、動作時振戦は震えが出てくるタイミングによって、さらに細かく分けられています。
安静時振戦
力を抜いてじっーとしている時、リラックスしている場合に震えが出ます。
- 主に手、足、顔などに見られ、動作を始めると一時的に軽減または消失することあります。
- パーキンソン病に特徴的に見られます。パーキンソン病では手足の震えだけでなく、筋肉が硬くなり動作が鈍くなったり、歩行が前傾で小刻みとなり、転びやすくなったりします。
動作時振戦
体を動かしている時や、特定の姿勢を保っている際に現れる震えです。
姿勢時振戦
重力に逆らって一定の姿勢を保つ時に震えます。例えば、腕を上げたままにしている時や新聞を読んでいる姿勢時などに見られます。
- 考えられる原因:生理的振戦、本態性振戦、甲状腺機能亢進症、アルコール依存症などが挙げられます。
運動時振戦
手を動かし始めると震えが始まり、目的の動作が終わると収まります。コップで水を飲もうと口に運ぶ時に震えますが、口に届けば止まるようなケースです。
- 考えられる原因:本態性振戦などで起こります。
企図振戦
目標物に近づくほど震えが強くなるタイプです。コップを口に運ぶ際に口元に近づくにつれて震えがひどくなり、飲み物がこぼれてしまうことがあります。
- 考えられる原因:小脳の病気が隠れている可能性があります。
ふるえを引き起こす病気・病態
身体が震える原因は、寒さやストレス、運動後といった一時的なものから、体の栄養状態や様々な病気まで多岐にわたることがあります。その特徴を簡単にまとめましたので、ご参照下さい。
生理的振戦
誰にでも起こり得る生理的な震えです。寒さや過度の緊張、重いものを持ち続けた時などに一時的にみられるものです。後で述べる甲状腺機能亢進症の震えは、生理的振戦が増強した状態とも考えられています。
本態性振戦
手の震えの原因としてもっとも多いものです。震え以外の症状がなく、画像の検査や血液検査などでもはっきりした原因となる病気を特定できない場合の震えです。震えは手に最も多く現われますが、頭部や声、足、体幹にも震えがでることがあります。遺伝的な素因も関係すると言われ、40歳以上では約20人に1人(4~5%)に見られ、加齢とともに増える傾向があります。精神的な緊張が溜まると一時的に症状が悪化することもあり、アルコールを摂取すると静まる特徴もあります。震えの主体は動作時振戦であり、一定の姿勢で手を挙げているとき(姿勢時振戦)や、何かを使用として手を動かすと震えが生じ始めます(運動時振戦)。日常的には文字を書く動作や、コップを持った時に気づかれることが多い震えです。次に述べるパーキンソン病の震えとは異なり、じっと安静にしている時にはほとんど見られません。
パーキンソン病
安静時に起こる振戦はパーキンソン病にかなり特徴的な震えです。じっと座ってテレビを見ているときや、手を下ろして歩いているときなどに見られ、緊張で出現しやすくなります。左右の手で差があることがほとんどで、足に震えが出現することもあります。震え以外には、動き出すまでに時間がかかったり、動作自体が鈍く遅くなったりします。さらに筋肉がこわばり、動きがぎこちなくなり、歩行のバランスも悪くなります。また、歩く際には第一歩目がなかなか踏み出せない「すくみ足」を示すこともあります。但し、一度歩き出すとだんだん早くなり、止まりにくくなる「突進現象」も特徴のひとつです。その他、自律神経の症状としての便秘、嚥下障害、唾液分泌過多(流涎)、起立性低血圧(立ちくらみ)などもしばしば見られます。
甲状腺機能亢進症
手を伸ばした時や、特定の姿勢をとった時に現れる細かい震え(姿勢時振戦)が特徴的です。特にペンで字を書くのが難しくなるといった症状が見られます。本態性振戦の震えに似た性質を持ち、甲状腺機能亢進の患者さんの70~80%に手の震えが見られると言われています。甲状腺ホルモンの値が正常に戻るにつれて、震えは比較的早く改善し、消失していきます。
アルコール依存症
手を一定の姿勢に保ったときに生じる姿勢時振戦が特徴的です。手の運動により震えが強くなりやすく、特に飲酒を中断したときに震えが出やすくなります。依存症の期間が長くなると、常に震えが出るようになる場合もあります。
薬剤性振戦
安静時に震えるパーキンソン病とは異なり、薬剤性振戦では物を持ち上げる時や、お箸を使う時など、手足を動かしている時の動作時の振戦が特徴的です。さらに、パーキンソン病では体の片側から震えが出始めることが多いのに対し、薬剤性振戦では左右対称性に震えが現われることが特徴です。原因となる薬剤には、抗精神病薬、抗うつ薬、抗不整脈薬、抗てんかん剤、気管支拡張剤などがあります。なお、薬剤性振戦を含む薬剤性パーキンソン症候群では、動作時の震え以外には仮面様顔貌、唾液分泌の増加、筋肉のこわばり、動作緩慢などといったパーキンソン病と類似した症状を呈することもあり、その鑑別には注意が必要です。
脳血管障害に伴う振戦
脳血管障害によって脳の運動機能に関連する領域が損傷されると振戦が生じることがあります。また、脳卒中が原因でパーキンソン病に似た症状(歩行の不安定性、姿勢保持の困難さ、筋肉のこわばり、すくみ足など)が現れることもあります。特に小脳に脳梗塞や脳出血が起こると、体の一部分(片側の半身など)に運動し始めると震えが現れることがあります(企図振戦)。
ふるえに対する治療
病態や重症度に応じて判断していきます
震えに対する治療アプローチは、その原因や症状の重症度に応じて多岐にわたります。軽度の振戦から、薬物療法が必要な中等度以上の振戦、さらには外科的介入が検討される重度のケースまで、患者の状態に合わせた適切な治療法の選択が広がっています。震えが日常生活に支障をきたしたり、徐々に悪化したりする場合には、早めに医療機関を受診することが大切です。
軽度の場合
- ストレス対策や生活指導が中心
- 書字の際は太めの筆記用具を使用するなどの工夫
軽度の振戦に対しては、まず非侵襲的なアプローチが推奨されます。ストレス管理が重要な柱となり、瞑想やヨガなどのリラックス法の導入が効果的です。また、十分な睡眠や規則正しい生活リズムの確立も症状改善に寄与します。日常生活では、細かい作業時の工夫が有効で、例えば書字の際は太めのペンを使用したり、重みのある食器を選んだりすることで、震えの影響を軽減できます。これらの小さな調整が、生活の質を大きく向上させることもあります。
中等度以上の場合
中等度以上の震えに対しては、薬物療法が主要な治療選択肢となります。
本態性振戦の場合
交感神経の興奮を抑え、震えを和らげようとする目的で、高血圧や狭心症でも使用されているβ遮断薬(アロチノロール)が使用されています。β遮断薬が合わない場合や効果が不十分な場合には、抗不安薬や抗てんかん薬(プリミドン)が処方されますが、これらの薬剤は中枢神経系に作用して震えを抑制します。
パーキンソン病の場合
パーキンソン病による振戦には、レボドパ製剤をはじめとする抗パーキンソン病薬が使用されます。これらの薬物療法は、症状の程度や患者の年齢・状態に応じて、専門医が慎重に選択していきます。
薬物療法で効果が不十分な場合(外科治療)
薬物療法で十分な効果が得られない重度の震えに対しては、より侵襲的な治療法が検討されます。主な選択肢として脳神経外科的手術があり、本邦ではすでに約50年前から行われていました。視床Vim核の焼却凝固術は、震えに関与する脳の特定部位を熱で破壊する方法です。次に行われるようになった方法は、脳深部刺激療法(DBS)で、刺激用の電極を脳内に埋め込み、皮下に心臓ペースメーカーに似たような刺激装置を植え込み、リード線を接続して常に脳の深部を刺激するという方法です。刺激の条件を変更することで症状の変化に対応していくことができます。
最新の治療法:MRガイド下集束超音波療法(FUS)
最新の治療法として注目されているのが、MRガイド下の集束超音波療法です。この治療法は、原理としては視床を正確に熱凝固する定位脳手術(視床破壊術)に似ているのですが、約1,000本の超音波のビームを一点に集中させて温度を上昇させるので、皮膚切開、穿頭、脳に電極を刺入することなどが一切不要で、患者さんにとってストレスが少ない手術です。ただし、欠点としては、超音波が通りやすくするために剃髪が必要になったり、頭蓋骨の条件が良くないと十分な治療効果が得られない、ということが挙げられています。この方法は、2019年6月から保険適応となり、2020年4月からは脳神経外科の手術(集束超音波を用いた機能的定位脳手術)として扱われるようになりました。FUSの保険適応は、現時点では本態性振戦とパーキンソン病に対して認められています。頭を切らなくても済む治療法として、希望される方が増えつつあり、今後の発展が期待される治療法です。
見えにくい・物が二重に見える
目に何らかの異変がある場合、ほとんどの患者さんは眼科を受診されます。そこで目の病気が見つかればそのまま眼科的な治療が行われますが、物が見えにくいという症状・病気の中には脳疾患(脳卒中や脳腫瘍など)が潜んでいることがあり注意が必要です。目はものを見る器官で、目に入ってきた光や景色などの情報は頭の中の視神経を通して大脳で認識されます。しかし、この信号の通り道(視神経~大脳)がどこかで傷害を受けると、物が見えにくいなどの眼症状をきたすことになります。
目の症状で気になる場合もご相談ください
□目がかすむ
□視力が落ちた
□物が二重に見える
□視野が欠ける
□視力が落ちた
□物が二重に見える
□視野が欠ける
考えられる疾患
脳の病気で目と関係が深い症状を出すものは脳梗塞・脳出血などの脳卒中や脳腫瘍があります。たとえば視神経が脳腫瘍で圧迫を受ければ視力が落ちますし、視野に関しては脳卒中や脳腫瘍で大脳半球が傷害されると、片方の視野が一部欠けたり狭くなったりします。患者さんはそれを認識しておらず、気がつかないうちに身体を物にぶつけたり、車の側面を衝突させたりします。
また一過性黒内障という病気では一時的に目や脳への血流が途絶えるため、片方の目が急に真っ黒くなり何も見えなくなる症状をきたすことがあります。その他には物が二重にダブって見えたり、まぶたが垂れ下がる症状がありますが、この場合には怖い脳動脈瘤が原因となることがあり、できるだけ早めに脳の専門医を受診すること必要です。
生活習慣病
生活習慣病とは、その名の通り、「食生活」「運動習慣」「ストレス」「喫煙」「飲酒」など、日々の生活習慣がその発症や病気の進行に関係する疾患群を表しています。不規則な生活習慣や運動不足、あるいは子どものころからの生活環境も要因となって発症することもあり、偏った食事、運動不足、喫煙、過度の飲酒、あるいは過度なストレスなど、好ましくない生活習慣や乱れた生活を続けていくと、生活習慣病を発症しやすくなります。また、がんや心臓病、脳卒中などは生活習慣病と密接に関係しており、さらにその危険因子となる動脈硬化、高血圧、糖尿病、脂質異常症などは、すべて生活習慣病そのものです。気になる症状がある場合は、生活習慣を見直し、どんなことでもお気軽にご相談ください。

MRI検査
当クリニックでは、高性能MRI1.5テスラによるMRIの検査に加え、CTやABI(血管年齢検査)の検査も行っております。
脳の疾患や萎縮の発症を未然に防ぐための検査を行います。さらに、ABIの検査を行うことによって血管の詰まり具合を測定でき、脳血管疾患(脳梗塞など)の早期発見につなげる事ができます。
今までMRI検査を受けたことのない方は、一度受けてみることをおすすめします。検査を受けたことがある方も、定期的な検査を受けましょう。当日その場で患者さんと一緒に検査画像を確認しながら、結果を分かりやすくご説明いたします。
健康診断
自覚のない病気の早期発見および早期治療や、将来的な病気のリスクを知ることができます。年に一度は健康診断検査をおすすめします。

予防接種
当院では、各種予防接種を実施しております。 事前にお電話(TEL:0940-39-3346)にてご予約くださいますようお願いいたします。